不一样的脑梗死-特鲁索综合征
2025-05-22 12:20放射科
近期,一位58岁的男性患者因突然出现双眼同向偏盲的症状来医院就诊,颅脑磁共振(MRI)提示,脑内多发急性梗死灶,追问病史,患者有胰腺癌病史,结合患者D-二聚体升高,脑动脉成像显示脑动脉轻度硬化,未见明显狭窄,心脏彩超及心电图排除了心源性脑梗死可能,最后该患者被诊断为特鲁索综合征。
一、什么是特鲁索综合征?
特鲁索综合征(Trousseau syndrome)是一种副肿瘤综合征,为恶性肿瘤患者在其发病过程中,因不同程度凝血和纤维蛋白溶解机制异常而并发的自发性、游走性动静脉血栓栓塞事件。
核心机制:肿瘤释放促凝物质(如组织因子),导致血液呈“浓稠”状态,易形成血栓,堵塞脑血管。
与普通脑梗死的区别:
病因不同:普通脑梗死多因高血压、高血脂、动脉硬化;特鲁索综合征脑梗死则由肿瘤间接引发。
发病年龄更广:普通脑梗死多见于中老年;特鲁索综合征可发生于任何年龄的肿瘤患者。
血栓分布更广:不仅脑部,还可能同时出现四肢、内脏静脉血栓。
二、影像科如何揪出“隐形元凶”?
特鲁索综合征的脑梗死常伴随肿瘤存在,但患者可能以“突发偏瘫、失语”等脑梗死症状首发,易被误诊为普通卒中。放射科检查是破解这一谜题的关键:
1. 脑部影像:定位梗死,寻找肿瘤线索
MRI弥散加权成像(DWI):精准显示急性脑梗死病灶(高信号),多发小病灶多见,多血管供血区分布。脑动脉责任血管无明显狭窄。
增强CT/MRI:除脑部扫描外,需扩大扫描范围至胸部、腹部,排查肺癌、胰腺癌等隐匿肿瘤。
“异时性发现”:部分患者脑梗死后数月才通过影像发现肿瘤,需长期随访。
2. 血栓溯源:全身血管的“侦查行动”
头颈部CTA/MRA:观察颅内动脉是否狭窄(动脉粥样硬化性脑梗死常见),若血管无明显异常,则需警惕特鲁索综合征。
静脉血栓筛查:
超声:检查下肢深静脉血栓(DVT),这是特鲁索综合征的“前哨信号”。
CT静脉成像(CTV):排查盆腔、腹腔大静脉血栓,提示全身高凝状态。
3. 肿瘤定位:多模态影像协作
PET-CT:全身扫描寻找代谢异常的肿瘤病灶,尤其适用于不明原因脑梗死患者。
超声内镜/穿刺活检:确诊肿瘤类型(如胰腺癌、卵巢癌),明确脑梗死与肿瘤的关联。
三、特鲁索综合征脑梗死的“三重面孔”
症状隐匿性
部分患者无典型脑梗死危险因素(如高血压、糖尿病),却突发神经功能缺损。
警示信号:若脑梗死合并下肢肿胀、胸痛(提示静脉血栓),需高度怀疑肿瘤。
影像特殊性
多发性梗死:脑内多个不相邻区域同时出现梗死灶,提示血流动力学异常或全身性高凝。
无血管狭窄:脑动脉造影显示血管无明显狭窄,与动脉粥样硬化性脑梗死截然不同。
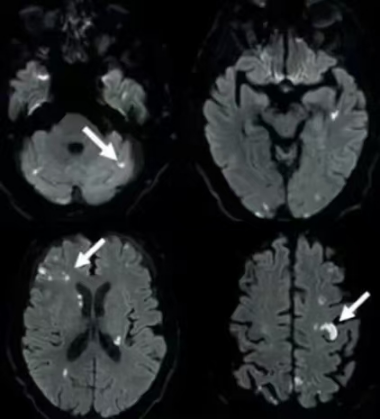
图片说明:DWI示脑内多发急性梗死灶,病灶较小,多血管区分布
治疗矛盾性
抗凝优先:普通脑梗死需溶栓治疗,但特鲁索综合征患者溶栓可能加重出血风险,需优先抗凝(如低分子肝素)。
肿瘤治疗根本:抗凝仅控制血栓,手术或化疗消除肿瘤才能根治高凝状态。
四、为什么肿瘤患者必须警惕特鲁索综合征?
高发却易漏诊
约10%~20%的恶性肿瘤患者会出现静脉血栓,其中部分表现为脑梗死。
肿瘤患者发生脑梗死后,若未筛查肿瘤,可能导致误诊漏治。
预后双重打击
脑梗死本身致残致死率高,叠加肿瘤进展,患者生存期显著缩短。
早期干预窗口期
在肿瘤早期(如I期)发现并治疗,可大幅降低血栓风险,改善预后。
五、普通人需知的警示
突发脑梗死+不明原因血栓:务必排查肿瘤,尤其40岁以上人群。
高危人群筛查:长期卧床、肿瘤患者、术后人群应定期做下肢静脉超声。
结语
特鲁索综合征的脑梗死是肿瘤发出的“沉默警报”,其本质是恶性肿瘤引发的全身性血栓风暴。放射科通过多模态影像串联起“脑梗死-血栓-肿瘤”的证据链,为患者争取宝贵治疗时间。记住:不明原因的脑梗死可能是肿瘤的“伪装面具”,及时筛查才能破局!
撰稿人:董爱平
